Forskrift om nasjonal retningslinje for intensivsykepleierutdanning
Forskrift om nasjonal retningslinje for intensivsykepleierutdanning ble publisert i oktober 2021 og utdanningsinstitusjonene må følge forskriften fra 2023. Programgruppen som har utarbeidet forskriften består av fire deltakere fra helseforetakene, fire deltakere fra utdanningsinstitusjonene og en studentrepresentant. Forskriften skal bidra til å sikre et likeverdig nasjonalt faglig nivå. Intensivsykepleierutdanningen har til nå vært basert på en rammeplan som uttrykker hva utdanningen skal inneholde, mens retningslinjene beskriver sluttkompetansen etter endt utdanning. Alle intensivsykepleiere som uteksamineres etter ny nasjonal retningslinje vil ha en felles sluttkompetanse. Forskriften har 76 læringsutbyttebeskrivelser organisert i syv kompetanseområder.
Det har vært viktig for programgruppen at kompetanseutviklingen skal være kunnskapsbasert, praksisnær og fremtidsrettet. Dette krever et tett samarbeid mellom profesjoner samt det kliniske felt og utdanningsinstitusjonene. Hensikten med artikkelen er å løfte frem følgende viktige momenter og avklaringer rundt programgruppens diskusjoner rundt og arbeid med forskriften om nasjonale retningslinjer for intensivsykepleierutdanning:
- Fagområdet intensivsykepleie
- Mastergrad versus videreutdanning
- Forskning og kvalitetsarbeid
- Praktiske studier
- Opptakskrav
- Spesialistgodkjenning
Introduksjon
RETHOS – prosjektet, i regi av Kunnskapsdepartementet, har hatt som oppgave å utvikle og beskrive felles nasjonale retningslinjer for profesjonsutdanninger innen helse- og sosialfag. Bakgrunnen for RETHOS-prosjektet er Meld. St. 13 (2011–2012) «Utdanning for velferd – Samspill i praksis» (1) og Meld. St.16 (2017-2017) «Kultur for kvalitet i høyere utdanning» (2). Stortinget ga i forbindelse med behandlingen av Meld. St. 13 (2011–2012) «Utdanning for velferd – Samspill i praksis» sin tilslutning til en rekke forslag for å styrke kvaliteten og relevansen i de helse- og sosialfaglige grunnutdanningene på universitets- og høyskolenivå. Stortingsmeldingen viste at helse- og velferdstjenestene ikke hadde god nok innflytelse på det faglige innholdet i disse utdanningene.
Det ble derfor etablert et nytt styringssystem med tre nivåer:
1. Universitets- og høyskoleloven
2. Forskrift om felles rammeplan for helse- og sosialfagutdanninger
3. Forskrift om retningslinje for hver enkelt utdanning
De nye retningslinjene beskriver formålet med den enkelte utdanning og forventet sluttkompetanse i form av læringsutbytter for ferdige kandidater, i stedet for dagens detaljerte beskrivelser av hva som skal inngå i utdanningene. Det er programgruppens intensjon at utdanning og forskning må fremskaffe kunnskap og gi kompetanse som er rettet mot brukernes og tjenestenes behov, og at studentene må forberedes på arbeidsoppgaver og arbeidsmåter i fremtidens helse- og velferdstjenester.
Programgruppen har hatt som utgangspunkt å følge de faglige intensjonene i rammeplanen (3) samt «Funksjons- og ansvarsbeskrivelse for intensivsykepleier» (4).
Fagområdet intensivsykepleie
Utdanningen skal gi læringsutbytte i tråd med kravene uttrykt i kompetanseområdene i kapitlene 2 til 8 for utdanning på 120 studiepoeng og kapitlene 2 til 7 for utdanning på 90 studiepoeng (5):
- Kapittel 2: Intensivsykepleie som fag og profesjon
- Kapittel 3: Klinisk observasjons-, vurderings-, beslutnings- og handlingskompetanse
- Kapittel 4: Faglig ledelse, samhandling og kommunikasjon
- Kapittel 5: Kvalitet, pasientsikkerhet og innovasjon
- Kapittel 6: Teknologi, innovasjon og digital kompetanse
- Kapittel 7: Vitenskapsteori, forskningsmetode og kunnskapsbasert praksis
- Kapittel 8: Forskning, kvalitetsarbeid og formidling
Intensivsykepleiere skal gjennom sin utdanning skape en identitet og ha kompetanse som dekker komplekse og krevende omsorgs- og behandlingsbehov. Målgruppen for intensivsykepleie er akutt og kritisk syke pasienter som har behov for kontinuerlig behandling, overvåkning og sykepleie. Den innebefatter også pasienter som har behov for gjenopprettelse av vitale funksjoner etter anestesi, kirurgi, traumer eller akutt forverring av en kronisk sykdom (5).
Utdanningen skal sikre at kandidaten har avansert kompetanse i sykepleie til kritisk syke pasienter som har svikt i ett eller flere organsystemer. Kandidaten skal etter endt utdanning inneha handlingskompetanse i komplekse pasientsituasjoner, med hyppige og raske fokusskifter i et høyteknologisk miljø. Utdanningen skal kvalifisere kandidaten til å foreta selvstendige kliniske vurderinger, prioriteringer og beslutninger, slik at forverring av pasientens tilstand kan oppdages tidlig og hensiktsmessige tiltak blir iverksatt. Utdanningen skal utdanne kandidater som anerkjenner pårørende som en ressurs og som støtter og veileder pårørende slik at de kan ta del i omsorgen for pasienten (5).
Utdanningen skal sikre at kandidaten har avanserte kunnskaper, ferdigheter og generell kompetanse til å utøve faglig forsvarlig pasient- og familiesentret sykepleie til akutt og/eller kritisk syke i alle aldre. Kandidaten skal utøve etisk forsvarlig omsorg med respekt for den enkeltes pasients autonomi og verdighet og gi kontinuerlig oppmerksomhet og nærvær for å fremme trygghet, håp og livsmot i en kritisk livsfase. Kandidaten skal etter endt utdanning kunne bidra til en bærekraftig utvikling av helsetjenesten i takt med demografiske og teknologiske endringer og kunne medvirke til innovasjons, endrings- og forbedringsarbeid (5).

Mastergrad versus videreutdanning
Alle programgruppene ble i mandatet pålagt å legge til rette for både 120 og 90 studiepoengs utdanningsløp. Samtidig skal læringsutbyttene i retningslinjene bli lagt på nivå 7 (masternivå) i henhold til «Nasjonalt kvalifikasjonsrammeverk for livslang læring» (6). Dette er i tråd med Bologna – rammeverket, som landets myndigheter har forpliktet seg på, med et tredelt utdanningsløp med bachelor-, master- og doktorgrad. Videreutdanninger gir studiepoeng, men er ikke en del av et tredelt utdanningsløp. Flere instanser uttrykte da retningslinjene var på høring et ønske om intensivsykepleierutdanninger på masternivå uten avstigningsmuligheter.
Norsk sykepleierforbund (7) viser til at helse- og omsorgstjenestene er i kontinuerlig endring som samlet endringer knyttet til kompetansebehov, rollefordeling, og ledelse og organisering i helsevesenet, og hevder:
«Nye sykepleiefunksjoner vil kunne innebære å vurdere helsetilstand og iverksette tiltak ut ifra diagnose og behandlingsbehov, eller forebyggende tiltak som understøtter pasientenes ressurser og egenmestring. Klinisk masterutdannede sykepleiere vil bidra til mer individuelt tilpassede helsetjenester, smidige pasientforløp, helsehjelp på riktig nivå og til riktig tid, bedre pasienttilfredshet og økt pasientsikkerhet.»
Wangensteen et al. (8) finner i sin studie at spesialsykepleiere med mastergrad vurderer sin kompetanse signifikant høyere enn spesialsykepleiere med videreutdanning.
Helsetilsynet uttrykker i sin høringsuttalelse:
«Kravene til kompetanse i helsetjenesten er i stadig endring og kunnskapsbasert kompetanse er av stor betydning for kvalitet og pasientsikkerhet. Etter vår erfaring arbeider sykepleiere med utdanning innen ABIOK i komplekse, dynamiske fagmiljøer og må kunne respondere raskt på pasientens endrende, helhetlige og komplekse behov. En masterutdanning vil gi økt kunnskap og kompetanse. I tillegg vil selve masteroppgaven kunne gi økt motivasjon og større ferdigheter i å oppsøke kilder og tilegne seg oppdatert kunnskap. Helsetilsynet vurderer at dette er positivt for kvalitet og pasientsikkerhet i helsetjenesten.»
Enkelte helseforetak har i høringssvar argumentert for å ha en avstigningsmulighet etter 90 studiepoeng for å få flest mulig raskest mulig ut i arbeid på grunn av en landsdekkende mangel på intensivsykepleiere. Programgruppen stiller spørsmål ved om motivene til helseforetakene i tillegg skyldes økonomiske aspekter knyttet til finansiering av studiet og senere avlønning.
Programgruppen mener at det er viktig å diskutere hvordan man rekrutterer sykepleiere til intensivsykepleierutdanningen og hvordan man beholder intensivsykepleiere etter endt utdanning. Vi opplever at pandemien har vist hvor effektive økonomiske insentiver kan være for å dekke opp bemanningen i intensivavdelinger.
Studiefinansiering og avlønning etter endt studium er områder som bør vurderes. Helseforetakene og utdanningsinstitusjonene må samkjøre ordningene på området. Det handler både om økonomiske aspekter og arbeidsforhold, så vel som rent faglige aspekter. Kandidatene må oppnå kompetanse og kunnskap til å møte stadig mer komplekse intensivpasienter og utvikle intensivsykepleie som fagområde. Dette har etter gruppens mening betydning for å beholde intensivsykepleiere etter endt utdanning.
Programgruppen mener at masterkompetanse er en forutsetning for å oppnå den nødvendige kompetansen. Dette er i tråd med høringsuttalelsene til de nasjonale retningslinjene fra Helsedirektoratet, Helsetilsynet, utdanningsinstitusjonene og flere faglige instanser.
Det pålagte kravet om avstigningsmulighet etter 90 studiepoeng er løst med at det utformet et eget kompetanseområde (kapittel 8) som kun gjelder for 120 studiepoengs studieløp. Dette er knyttet til sentrale aspekter ved intensivsykepleierfunksjonen som forskning, kvalitetsarbeid og formidling:
Norsk Sykepleierforbund (7) hevder i denne sammenheng at:
«Forskning viser at gjennomført masterutdanning gir grunnlag for en endret faglig dialog, både i forhold til pasient/pårørende men også i forhold til kollegaer og annet helsepersonell. Evnen til å stille kritiske spørsmål til egen profesjonsutøvelse er mer tydelig, de er mer konstruktive i sin faglige tilnærming, og kan bedre formidle spørsmål og problemer inn i teamet og på systemnivå.»
Avstigningsmuligheten vil fra universitets- og høyskolesektorens ståsted representere en utfordring både faglig og økonomisk. Den offentlige finansieringen av studier er i hovedsak knyttet til gjennomførte grader, selv om det foreløpig er gjort unntak for ABIOK - utdanningene. En avstigningsmulighet uten fullført grad kan gjøre ABIOK – utdanningene mindre attraktive for utdanningsinstitusjonene, påvirke utdanningskapasiteten og medføre at færre institusjoner får den kompetansen fagmiljøene hevder er avgjørende for å sikre en kunnskapsbasert yrkesutøvelse.
Forskning og kvalitetsarbeid
Det har vært ulik praksis ved utdanningsinstitusjoner på hva man godkjenner som metode i arbeid med masteroppgaven. Programgruppen har valgt å se på kvalitative og kvantitative forskningsprosjekt som jevnbyrdige med kvalitetsarbeid og systematiske litteraturoversikter ved utforming av masteroppgaver.
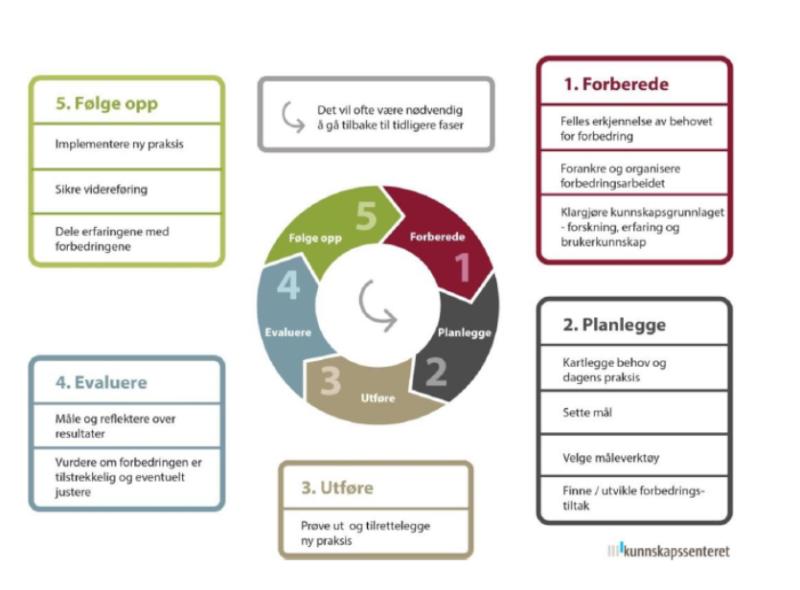
Kvalitetsforbedring kan ut fra hvordan kvalitetsbegrepet er beskrevet av Vincent (10), kan fylle det gapet som er mellom hvordan helsetjenesten faktisk kan utføres, og det som faktisk utføres. Helseforetakene har behov for at det gjøres mer kvalitetsarbeid, og vil ha stor nytte av å få denne kompetansen blant sine ansatte. Vi ser at dette kan bygge en bro mellom utdanningsinstitusjonene og helseforetakene og dermed bidra til at helseforetakene skal anerkjenne behovet for masterutdanninger. Forskning og kvalitetsarbeid sidestilles i de nye retningslinjene (5).

Praktiske studier
Intensivsykepleieutdanningen har vært og må forbli praksisnær. Dette gjenspeiles gjennom at en relativt stor del av utdanningen er praktiske studier. Det er en forventning om at sykepleiere videreutvikler og integrerer et vitenskapelig språk og evne til kritisk tenkning i sin kliniske praksis, som gjenspeiles gjennom den måten sykepleierne framstår og samhandler. Sykepleiere med masterkompetanse har et bedre grunnlag for å tilfredsstille kravene om en kunnskapsbasert praksis (11).
Gjeldende rammeplan (4) har lagt til grunn at praksisstudiene skal utgjøre minimum 50 % og maksimum 60 % av studietiden, videre at 90 % av praksistiden skal være i pasientsituasjoner. Den resterende delen av praksisstudiene kan foregå i øvelsesposter, ved ekskursjoner og så videre. Vår erfaring har vært at denne måten å definere praksis på har vært tolket ulikt av utdanningsinstitusjonene.
Programgruppen har valgt å kvalitetssikre praksisstudiene ved å uttrykke at disse skal utgjøre minimum 30 uker med minst 30 timer gjennomsnittlig arbeid per uke i pasientnært arbeid, hvor studenten reflekterer over og begrunner sine handlingsvalg. Vi mener at simulering, ferdighetstrening og andre praksisrelaterte aktiviteter i hovedsak skal supplere og ikke erstatte praksisstudiene. Ved manglende forutsetninger for oppnåelse av læringsutbytter i praksisstudier kan simulering erstatte inntil to av praksisukene.
Det skal legges til rette for at studentene får erfaring med ulike typer avdelinger hvor intensivsykepleiere har sitt virke. Praksisstudier kan gjennomføres ved intensivavdelinger på alle intensivnivå. En hensiktsmessig organisering av praksisstudiene vil være en forutsetning for å nå læringsutbyttene knyttet til «Klinisk observasjons-, vurderings-, beslutnings- og handlingskompetansekunnskap», «teknologi og digital kompetanse (herunder organunderstøttende støttende og spesielt respirasjonsstøttende behandling», samt bidra til «faglig ledelse, samhandling og kommunikasjon».
Retningslinjene uttrykker videre at utdanningsinstitusjonene skal inngå samarbeidsavtaler med praksistilbyderen. Avtalene skal regulere ansvar, roller, kapasitet på praksisplasser, kompetanse og samarbeidsarenaer på alle relevante nivå, og kan også regulere forsknings-, utviklings- og innovasjonssamarbeid.
Behovet for intensivsykepleiere er stort. Det legges i den sammenheng opp til at antallet studenter i intensivsykepleie vil øke i tiden framover. Dette kan bidra til økt konkurranse om relevante lære-situasjoner for å nå aktuelle læreutbytter. Ferdighetstrening og fullskala simulering kan fungere som et bidrag mot å oppfylle definerte læreutbytter.
Vi har i retningslinjene lagt til rette for at praksistilbyderen har ansvar for den daglige organiseringen av studentenes praksisstudier og den daglige veiledningen av studentene. Praksisveileder skal ha samme profesjon og fortrinnsvis masterutdanning. Praksisveileder bør som hovedregel også ha formell veiledningskompetanse. Vi har forståelse for at det kan være behov for en overgangsperiode før alle veiledere har formell veiledningskompetanse. Programgruppen mener at veiledning kan ivaretas av veilederteam, gjerne bestående av fagpersoner fra utdanningsinstitusjonen og praksistilbyder.
Opptakskrav til intensivsykepleierutdanningen
Opptakskrav til intensivsykepleierutdanning er ikke en del av mandatet til RETHOS, og er derfor ikke med i denne forskriften om retningslinjer for intensivsykepleierutdanning. Den eksisterende rammeplan (4) krever minimum to års relevant yrkespraksis som sykepleier, men beskriver ikke hva som er relevant yrkespraksis. Det har vært opp til den enkelte utdanningsinstitusjon å definere sine opptakskrav basert på føringene i rammeplanen. Enkelte studiesteder har spesifisert kravet til minimum to års somatisk yrkespraksis som sykepleier i spesialisthelsetjenesten, andre har også åpnet for klinisk erfaring fra psykiatri, forsvaret eller kommunehelsetjenesten.
Programgruppen mener at det vil være formålstjenlig med en viss somatisk yrkespraksis før opptak til masterstudiet i intensivsykepleie. Dette er ikke fastsatt i forskriften, og det vil derfor være opp til den enkelte utdanningsinstitusjon å fastsette opptakskrav til utdanningen.
Spesialistgodkjenning
Etter at retningslinjene ble skrevet har det kommet nyheter om at enkelte spesialsykepleiere kan få spesialistgodkjenning (12). Reglene om spesialistgodkjenning er knyttet til autorisasjonsordningen regulert i Helsepersonelloven (13), og har som formål å: «bidra til sikkerhet for pasienter og kvalitet i helse- og omsorgstjenesten samt tillit til helsepersonell og helse- og omsorgstjenesten» (§ 1). Tittelen skal skape forutsigbarhet og sikkerhet for at innehavere av titlene har bestemte kvalifikasjoner.
Det har i forbindelse med SARS-CoV-2-pandemien spesielt vært et stort fokus på behovet for, og mangelen på, spesialkompetanse i intensivmedisin og intensivsykepleie. Vi har ikke oversikt over behovet for slik kompetanse nå eller i framtiden, ei heller over antallet sykepleiere med denne kompetansen. Dette må på plass.
Offentlig spesialistgodkjenning betyr at:
«En yrkesvirksomhet eller gruppe av yrkesvirksomheter, der adgang til yrket, utøvelse av yrket eller en eller flere av formene for utøvelse av yrket er underlagt, direkte eller indirekte i henhold til lover eller forskrifter, et krav om besittelse av særlige yrkeskvalifikasjoner; særlig bruk av en yrkestittel som er begrenset av lover eller forskrifter til innehavere av en gitt faglig kvalifikasjon, utgjør en form for utøvelse (14).»
Helse- og omsorgsdepartementet uttrykker at:
«Med en offentlig spesialistgodkjenning skal både pasienter, brukere og arbeidsgivere være trygge på at aktuelle sykepleiere har kompetansen som er nødvendig for å kunne inneha tittelen.»
En spesialistgodkjenning vil gi anledning til å skaffe oversikt over hvilken kompetanse individuelle sykepleiere med mastergrad innehar. Den kan fungere som et kvalitetsstempel på at vedkommende har gjennomgått nødvendig utdanning både teoretisk og praktisk. Det bør videre legges inn krav om oppdatert klinisk praksis. Det kan legges opp til nasjonale sertifiseringer og resertifiseringer, som sikrer at kompetansen holdes oppdatert – og at dette registreres (15).
Det er foreløpig ikke kommet forskrifter for flere spesialistgodkjenninger, men det er antydet at også ABIOK-utdanningene vil kunne søke spesialistgodkjenning. Dersom kravet om masterkompetanse også gjelder for spesialister i intensivsykepleie vil dette kunne øke antall intensivsykepleiere som ønsker masterkompetanse, både blant nye og gamle intensivsykepleiere.
Sluttkommentar
Forskrift om nasjonal retningslinje for intensivsykepleierutdanning ligger tilgjengelig hos lovdata (5). Forskriften trer i kraft 01.01.22. Forskriften vil definere sluttkompetansen hos studenter, ikke innholdet i studiet. Programgruppemedlemmer utnevnes i fireårsperioder, og vil ha ansvar for å revidere forskriften etter behov. Vi forventer at utviklingen i intensivsykepleiefaget vil fortsette. Med nye metoder og behandlingsformer kommer behov for hyppigere revideringer enn det har vært i intensivsykepleieutdanningen til nå.
Litteraturliste:
- Utdanning for velferd. Samspill i praksis. Kunnskapsdepartementet Tilgjengelig fra: Meld. St. 13 (2011–2012). Utdanning for velferd. Samspill i praksis. Kunnskapsdepartementet; 2012)
- Kultur for kvalitet i høyere utdanning. Kunnskapsdepartementet 2017 Tilgjengelig fra . Meld. St.16 (2016-2017)
- Rammeplan for videreutdanning i intensivsykepleie 2005. Utdannings- og forskningsdepartementet Tilgjengelig fra: https://www.regjeringen.no/globalassets/upload/kilde/kd/pla/2006/0002/ddd/pdfv/269388-rammeplan_for_intensivsykepleie_05.pdf
- NSFLIS. Funksjons- og ansvarsbeskrivelse for intensivsykepleier (2017). Tilgjengelig fra: NSFLIS.no
- Kunnskapsdepartementet 2021. Forskrift om nasjonal retningslinje for intensivsykepleierutdanning – Lovdata. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2021-10-26-3094
- Nasjonalt kvalitetsrammeverk for livslang læring. Oslo: NOKUT 2017.Tilgjengelig fra: https://www.nokut.no/norsk-utdanning/nasjonalt-kvalifikasjonsrammeverk-for-livslang-laring/
- Norsk Sykepleierforbund. Fremtidens spesialsykepleiere. Krav til spesialiststruktur, utdanningskvalitet og dimensjonering; 2016. Tilgjengelig fra: https://www.digiblad.no/nsf/fremtidensspesialsykepleiere/files/assets/common/downloads/publication.pdf
- Wangensteen, S., Finnbakk, E., Adolfsson, A., Krisjansdottir, G., Roodbol, P., Ward, H. & Fagerstrøm, L. (2018) Tilgjengelig fra: Postgraduate nurses' self-assessment of clinical competence and need for further training. A European cross-sectional survey. Nurse Education Today, vol. 62, pp 101 – 1 6. https://doi.org/10.1016/j.nedt.2017.12.020
- Folkehelseinstituttet. (2015). Modell for kvalitetsforbedring. Tilgjengelig fra: Modell for kvalitetsforbedring – utvikling og bruk av modellen i praktisk forbedringsarbeid - FHI
- Vincent, C. (2010). Patient safety (2nd ed. utg.). Chichester: Wiley-Blackwell
- Skogsaas, B & Valeberg, B. T. The contribution of a master’s degree to clinical practice (2017). https:/doi.org/10.4220/Sykepleienf.2017.63495en
- Lov om helsepersonell mv. Helse- og omsorgsdepartementet 1999. Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-64
- Helse- og omsorgsdepartementet 2019. Forskrift om spesialistgodkjenning for sykepleiere. Tilgjengelig fra: https://lovdata.no/dokument/LTI/forskrift/2019-11-19-2206
- Leonardsen, A.-C. L. Hva betyr det å være spesialist? Dagens Medisin, 2020-05-11. Tilgjengelig fra: https://www.dagensmedisin.no/artikler/2020/05/11/hva-betyr-det-a-vare-spesialist/
- NSF (2021). Flere spesialsykepleiere kan få spesialistgodkjenning. Sykepleie. Tilgjengelig fra: https://sykepleien.no/2021/10/flere-spesialsykepleiere-kan-fa-spesialistgodkjenning